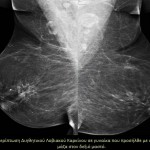
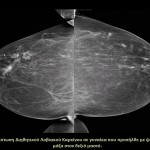
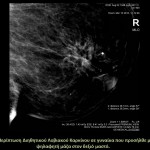
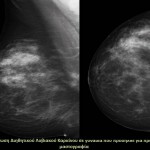
Στάδια – τύποι της νόσου
Τα στάδια καρκίνου του μαστού είναι τέσσερα
Τα αρχικά T. N. M. που διεθνώς χρησιμοποιούνται για την επισήμανση του σταδίου της νόσου σημαίνουν: T = όγκος, N = λεμφαδένες, M = μετάσταση.
Ποια είναι τα στάδια του καρκίνου του μαστού;
| Στάδιο | Τ | Ν | Μ |
| 0 | Tis | N0 | M0 |
| I | T1 | N0 | M0 |
| IIA | T0, T1 | N1 | M0 |
| T2 | N0 | M0 | |
| IIB | T2 | N1 | M0 |
| T3 | N0 | M0 | |
| IIIA | T0, T1, T2 | N2 | M0 |
| T3 | N1, N2 | M0 | |
| IIIB | T4 | Οποιοδήποτε N | M0 |
| Οποιοδήποτε T | N3 | M0 | |
| IV | Οποιοδήποτε T | Οποιοδήποτε Ν | Μ1 |
Στάδιο 0. Στο στάδιο αυτό εντάσσεται το ενδοπορικό καρκίνωμα ή καρκίνος in situ.
Στάδιο Ι. Το μέγεθος του όγκου είναι μικρότερο από 2εκ., δεν υπάρχει διήθηση στο δέρμα ή στη θηλή και δεν υπάρχουν διηθημένοι λεμφαδένες ή απομεμακρυσμένες μεταστάσεις.
Στάδιο ΙΙΑ. Το μέγεθος του όγκου φτάνει μέχρι τα 5εκ. και υπάρχει διήθηση στους σύστοιχους μασχαλιαίους λεμφαδένες, οι οποίοι παραμένουν κινητοί.
Στάδιο ΙΙΒ. Το μέγεθος του όγκου μπορεί να υπερβαίνει τα 5εκ. Υπάρχει διήθηση του δέρματος ή της θηλής και των σύστοιχων μασχαλιαίων λεμφαδένων, οι οποίοι παραμένουν κινητοί.
Στάδιο ΙΙΙΑ. Το μέγεθος του όγκου μπορεί να υπερβαίνει τα 5εκ. Υπάρχει διήθηση του δέρματος ή της θηλής και των σύστοιχων μασχαλιαίων λεμφαδένων οι οποίοι είναι καθηλωμένοι στο δέρμα ή στη μασχαλιαία κοιλότητα.
Στάδιο ΙΙΙΒ. Το μέγεθος του όγκου ποικίλλει, υπάρχει άμεση διήθηση του δέρματος ή του θωρακικού τοιχώματος. Οι έσω μαστικοί λεμφαδένες είναι διηθημένοι χωρίς απομεμακρυσμένες μεταστάσεις.
Στάδιο ΙV. Το μέγεθος του όγκου ποικίλλει, υπάρχει διήθηση του δέρματος ή του θωρακικού τοιχώματος και απομεμακρυσμένες μεταστάσεις.
Οι τύποι καρκίνου του μαστού
- Νόσος Paget της θηλής.
- Πορογενές καρκίνωμα που χωρίζεται σε δύο τύπους: α. το ενδοπορικό καρκίνωμα (DCIS) και β. το διηθητικό πορογενές καρκίνωμα με ειδικά χαρακτηριστικά (βλεννώδες, θηλώδες, σωληνώδες και μυελοειδές καρκίνωμα).
- Διηθητικό πορογενές καρκίνωμα χωρίς ειδικά χαρακτηριστικά (NOS).
- Λοβιακό καρκίνωμα in situ.
- Διηθητικό λοβιακό καρκίνωμα.
- Σπάνιες οντότητες – σάρκωμα, πρωτοπαθές λέμφωμα.
- Μεταστάσεις στο μαστό (κακόηθες μελάνωμα, καρκίνος πνεύμονα, νεφρού, ωοθηκών, λέμφωμα).
- Άγνωστο πρωτοπαθές καρκίνωμα μαστού.
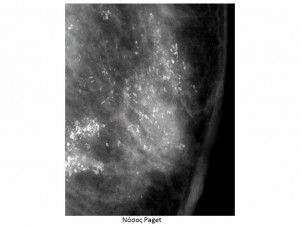
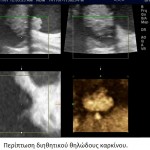
Νόσος Paget της θηλής
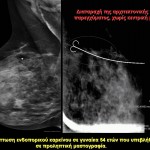
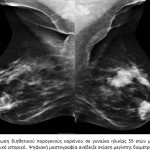
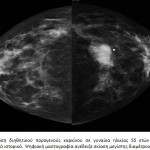
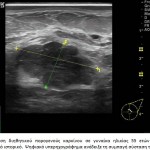
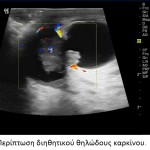
H νόσος του Paget αποτελεί σπάνια εκδήλωση του καρκίνου του μαστού που περιγράφηκε για πρώτη φορά από τον James Paget το 1984. Η νόσος αυτή γίνεται αντιληπτή από την ίδια την ασθενή, η οποία παραπονείται για κνησμό και έκζεμα στη θηλή, ενώ συχνά στη μαστογραφία δεν υπάρχουν ειδικά ευρήματα για τη διάγνωσή της. Μελέτες στη διεθνή βιβλιογραφία αναφέρουν ότι στη νόσο Paget το ποσοστό ανίχνευσης ύποπτων σημείων στη μαστογραφία κυμαίνεται από 24% έως 97%. Η ευαισθησία της μαστογραφίας στον εντοπισμό της βλάβης είναι σημαντικά υψηλότερη όταν υπάρχουν κλινικά ευρήματα και ανέρχεται στο 97% των περιπτώσεων. Τα συνηθέστερα ευρήματα στη μαστογραφία είναι συρρέουσες μικροαποτιτανώσεις κατά μήκος των πόρων στην οπισθοθηλαία περιοχή, μεμονωμένη πάχυνση του δέρματος ή παρουσία μάζας με ή χωρίς μικροαποτιτανώσεις. Το υπερηχογράφημα δεν προσφέρει καμιά βοήθεια στη διάγνωση της νόσου του Paget, δεδομένου ότι, όταν απεικονίζεται η βλάβη με το υπερηχογράφημα, είναι ήδη προσιτή στην κλινική εξέταση. Η τελική διάγνωση της σπάνιας αυτής οντότητας γίνεται με βιοψία από τη θηλή όπου διαγιγνώσκονται τα χαρακτηριστικά κύτταρα του Paget.
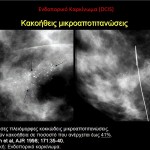
Ενδοπορικό καρκίνωμα μαστού (DCIS)
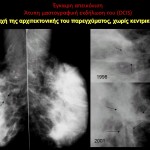
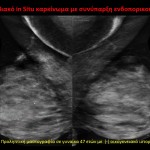
Το πορογενές ενδοεπιθηλιακό καρκίνωμα μαστού (ductal carcinoma in situ – DCIS) ή ενδοπορικό καρκίνωμα (ΕΚΜ) αποτελεί τη μη διηθητική μορφή καρκίνου του μαστού. Τα τελευταία χρόνια το ενδοπορικό καρκίνωμα παρουσιάζει δραματική αύξηση. Υπολογίζεται ότι το 30% των νεοδιαγνωσθέντων καρκίνων μαστού είναι αυτού του τύπου. Η αύξηση αυτή αποδίδεται στην ευρεία εφαρμογή της μαστογραφίας, η οποία αποτελεί και την πιο ειδική εξέταση για την έγκαιρη διάγνωση του ενδοπορικού καρκινώματος.
Η πρόγνωση του ενδοπορικού καρκινώματος είναι άριστη, ενώ η πιθανότητα μετάστασης είναι πάρα πολύ μικρή. Αυτό οφείλεται στο ότι τα νεοπλασματικά κύτταρα περικλείονται από τη βασική μεμβράνη και δεν έρχονται σε επαφή με τα αιμοφόρα αγγεία για να διηθηθούν και να επεκταθεί η νόσος σε άλλα σημεία του σώματος.
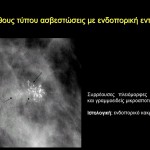
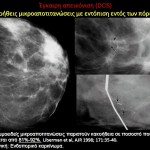
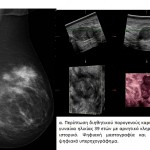
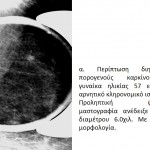
Στη μαστογραφία το συχνότερο εύρημα είναι οι μικροαποτιτανώσεις, οι οποίες απαντώνται στο 70-75% των περιπτώσεων. Στην άτυπη εμφάνιση του μη διηθητικού πορογενούς καρκίνου περιλαμβάνεται η ασύμμετρη σκίαση, η διαταραχή της αρχιτεκτονικής του παρεγχύματος, η οζώδης σκίαση και οι διατεταμένοι γαλακτοφόροι πόροι στην οπισθοθηλαία περιοχή, ενώ στο 1-2% των περιπτώσεων η μαστογραφία είναι αρνητική. Σύμφωνα με την ταξινόμηση του Αμερικανικού Κολεγίου των Ακτινολόγων, ως ύποπτες για ενδοπορικό καρκίνωμα θεωρούνται οι μικροαποτιτανώσεις με τα παρακάτω ακτινομορφολογικά χαρακτηριστικά:
α) Συρρέουσες κοκκώδεις μικροαποτιτανώσεις.
β) Συρρέουσες πολύμορφες μικροαποτιτανώσεις με γραμμοειδή κατανομή.
γ) Συρρέουσες μικροαποτιτανώσεις με τριγωνική κατανομή, με την κορυφή του τριγώνου προς τη θηλή και τη βάση προς την περιφέρεια του μαστού.
Σε περιπτώσεις που ανιχνεύονται μικροαποτιτανώσεις με ύποπτους χαρακτήρες, η μαστογραφία μάς προσφέρει χρήσιμες πληροφορίες για τον καθορισμό της έκτασής τους, τη θέση τους σε σχέση με τα παρακείμενα ανατομικά μόρια και την ανίχνευση πιθανής πολυεστιακής ή πολυκεντρικής νόσου, καταστάσεις που διαφοροποιούν εντελώς την επιλογή της χειρουργικής αντιμετώπισης, ενώ με τη βοήθεια του μαστογράφου τοποθετείται συρμάτινος οδηγός, από τον οποίο καθοδηγείται ο χειρουργός για την ακριβή αφαίρεση αυτών. Προκειμένου να επιβεβαιωθεί η πλήρης εκτομή της ύποπτης μαστογραφικής βλάβης απαιτείται η διενέργεια ακτινογραφίας του παρασκευάσματος.
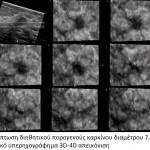
Το υπερηχογράφημα έχει συμπληρωματικό ρόλο στη διάγνωση του ενδοπορικού καρκινώματος. Σύμφωνα με τα αποτελέσματα της μελέτης του Woo Kyung Moon και συνεργατών, το υπερηχογράφημα χρησιμοποιείται:
- για να ανιχνευθεί αν έχει αναπτυχθεί συμπαγές μόρφωμα στο σημείο των μικροαποτιτανώσεων. Στην περίπτωση αυτή και υπό υπερηχογραφική καθοδήγηση τοποθετείται συρμάτινος οδηγός ή λαμβάνεται υλικό για βιοψία (σε κέντρα που δεν διαθέτουν μηχάνημα στερεοταξίας),
- για την αύξηση της ειδικότητας της μαστογραφίας,
- προεγχειρητικά για την ανίχνευση λανθανόντων DCIS στον άλλο μαστό (πυκνοί μαστοί) και
- για τον έλεγχο των γαλακτοφόρων πόρων σε γυναίκες με αυτόματη έκκριση από τη θηλή.
Τα συνηθέστερα υπερηχογραφικά ευρήματα του ενδοπορικού καρκίνου είναι μάζα με μικρολοβωτή παρυφή ανομοιογενούς σύστασης, εστιακά διατεταγμένοι γαλακτοφόροι πόροι (Swiss cheese appearance), ενδοπορική συμπαγής αλλοίωση.
Η μαγνητική μαστογραφία έχει χαμηλή ευαισθησία στην ανίχνευση του ενδοπορικού καρκίνου και συνεπώς δεν χρησιμοποιείται για την αξιολόγηση των μικροαποτιτανώσεων.
Όταν η ιστολογική εξέταση επιβεβαιώσει τη διάγνωση ενδοπορικού καρκινώματος, προτείνονται τα ακόλουθα: α) μετεγχειρητική μαστογραφία 3-4 εβδομάδες μετά την επέμβαση και πριν από την έναρξη της ακτινοβολίας στην περιοχή της χειρουργικής τομής και β) μαστογραφία του πάσχοντος μαστού ανά εξάμηνο για τα δύο πρώτα έτη. Συμπερασματικά, η μαστογραφία είναι η μέθοδος εκλογής για τη διάγνωση και τη μετεγχειρητική παρακολούθηση ασθενών με ενδοπορικό καρκίνωμα. Η ορθή αντιμετώπιση του ενδοπορικού καρκινώματος απαιτεί τη στενή συνεργασία ανάμεσα στην ομάδα των ειδικών – ακτινολόγος, παθολογοανατόμος, χειρουργός, ογκολόγος και ακτινοθεραπευτής.
Woo Kyung Moon et al, RadioGraphics 2002, 22:269-281.
Διηθητικό πορογενές καρκίνωμα
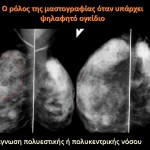
Το διηθητικό πορογενές καρκίνωμα αποτελεί το 80% του συνόλου των διηθητικών καρκίνων του μαστού. Ο τύπος αυτός αναπτύσσεται από τα επιθηλιακά κύτταρα των γαλακτοφόρων πόρων και εμφανίζεται είτε ευθύς εξαρχής ως διηθητικός όγκος ή αναπτύσσεται σταδιακά επί εδάφους ενδοπορικού καρκινώματος. Η πρόγνωση της νόσου συσχετίζεται άμεσα με το μέγεθος του όγκου και το βαθμό κακοήθειας που περιγράφεται στο αποτέλεσμα της ιστολογικής εξέτασης. Τα τελευταία χρόνια, με την εφαρμογή της μαστογραφίας, το διηθητικό καρκίνωμα διαγιγνώσκεται όλο και πιο συχνά σε πιο πρώιμο στάδιο, όταν ακόμη δεν υπάρχουν κλινικά συμπτώματα και η κακοήθεια ανιχνεύεται από τη μαστογραφία. Όταν ο όγκος είναι ψηλαφητός κλινικά, είναι σκληρός και δεν κινείται, η γυναίκα προσέρχεται θορυβημένη για μαστογραφία περιγράφοντας στο ιστορικό της ότι ξαφνικά ψηλάφησε το ογκίδιο, το οποίο δεν πονάει και νιώθει ότι είναι ξένο ως προς τον υπόλοιπο μαστό της.
ΠΡΟΣΟΧΗ! Αν η γυναίκα παραμελήσει να εξετάσει το ογκίδιο αυτό και αναβάλει σε μεταγενέστερο χρονικό διάστημα την εξέταση, αυτό θα μεγαλώσει και θα καταλήξει σε τοπικά προχωρημένο καρκίνωμα μαστού.
Τα ευρήματα στη μαστογραφία χωρίζονται σε άμεσα και έμμεσα και εξαρτώνται από το μέγεθος του όγκου και τη θέση που αναπτύσσεται.
Άμεσα ευρήματα: Αστεροειδής σκίαση ή σκίαση με μικρολοβωτή παρυφή, μικροαποτιτανώσεις με ή χωρίς σκίαση, διαταραχή της αρχιτεκτονικής του παρεγχύματος, εστιακή ασύμμετρη σκίαση σε σχέση με τον αντίθετο μαστό και μονήρης διατεταγμένος γαλακτοφόρος πόρος.
Έμμεσα ευρήματα: Εισολκή της θηλής, πάχυνση των συνδέσμων του Cooper πλησίον της βλάβης, τοπική πάχυνση του δέρματος άνωθεν της βλάβης, ασαφοποίηση του περιμαστικού λίπους και διογκωμένοι μασχαλιαίοι λεμφαδένες (στρογγυλού σχήματος, εντόνως ακτινοσκιεροί με ομαλή ή ανώμαλη παρυφή).
Το συχνότερο εύρημα του διηθητικού πορογενούς καρκίνου στη μαστογραφία είναι η ανάπτυξη σκίασης, εντονότερης απεικόνισης στο κέντρο με ασαφή παρυφή και γραμμοειδείς προσεκβολές στην περιφέρεια. Λιγότερο συχνά το διηθητικώς πορογενές καρκίνωμα εμφανίζεται σαν οζώδης σκίαση με μικρολοβωτή παρυφή, εντονότερη σε σχέση με το φυσιολογικό παρέγχυμα, με ή χωρίς μικροαποτιτανώσεις. Τα έμμεσα ευρήματα συχνά συνυπάρχουν σε συνδυασμό με τον πρωτοπαθή καρκίνο και προσφέρουν σημαντική βοήθεια στον εντοπισμό του σε γυναίκες με πυκνούς μαστούς.
Διηθητικό πορογενές καρκίνωμα με ειδικά χαρακτηριστικά
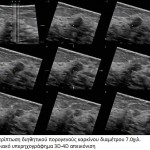
Τα διηθητικά πορογενή καρκινώματα με ειδικά χαρακτηριστικά είναι σπάνια. Τα μυελοειδή, βλεννώδη και θηλώδη καρκινώματα, κλινικά και απεικονιστικά, μιμούνται τα ινοαδενώματα και αποτελούν τους πιο συχνούς καρκίνους που δυστυχώς ερμηνεύονται λανθασμένα και αποβαίνουν μοιραίοι για την πορεία της ασθενούς. Στη μαστογραφία απεικονίζονται ως στρογγυλή σκίαση με σαφές περίγραμμα και ομαλά όρια, ευρήματα τα οποία προσομοιάζουν με καλοήθη μορφώματα και γι’ αυτό στη βιβλιογραφία αναφέρονται ως περιγεγραμμένα νεοπλάσματα. Με το υπερηχογράφημα μελετάμε τη σύσταση του μορφώματος. Η βιοψία της βλάβης κρίνεται αναγκαία όταν η σύσταση του μορφώματος είναι συμπαγής και σε συγκριτική μελέτη με προηγούμενες εξετάσεις αποδειχτεί ότι αποτελεί νέο εύρημα ή αν η γυναίκα εξετάζεται για πρώτη φορά και είναι άνω των 35 ετών. Ο σύγχρονος αμφοτερόπλευρος καρκίνος μαστού αναφέρεται σε ποσοστό 0.2-2%.
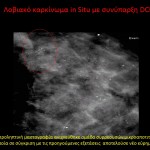
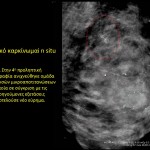
Λοβιακό in situ καρκίνωμα
Το in situ λοβιακό καρκίνωμα χαρακτηρίζεται ως προ-καρκινωματώδης κατάσταση και αποτελεί δείκτη υψηλής επικινδυνότητας για ανάπτυξη καρκίνου του μαστού. Τόσο κλινικά όσο και απεικονιστικά δεν εμφανίζει ιδιαίτερα ευρήματα και διαγιγνώσκεται τυχαία σε αποτέλεσμα βιοψίας που έχει διενεργηθεί για άλλη αιτία. Ο εντοπισμός πολυεστικά και αμφοτερόπλευρα εμφανίζεται στο 80% των περιπτώσεων και αποτελεί σημαντικό χαρακτηριστικό στην πλειονότητά του. Αλλοιώσεις υψηλής επικινδυνότητας.
Διηθητικό λοβιακό καρκίνωμα
Αναπτύσσεται από τα λόβια του μαστού και αποτελεί το 10-15% των διηθητικών καρκίνων του μαστού. Συνήθως στη μαστογραφία εμφανίζεται ως διαταραχή της αρχιτεκτονικής του παρεγχύματος, αστεροειδής σκίαση με ακτινωτές προσεκβολές και διαυγάσεις στο κέντρο, όπου στην περίπτωση αυτή, και ιδιαίτερα σε πυκνούς μαστούς, προκύπτει δυσκολία στη διάγνωση κατά το αρχικό στάδιο της νόσου. Στο 20% των περιπτώσεων συνυπάρχει καρκίνος και στον άλλο μαστό.
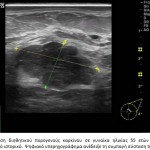
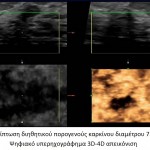
Στο υπερηχογράφημα ο διηθητικός καρκίνος (πορογενές και λοβιακό καρκίνωμα) συνήθως εμφανίζεται ως υποηχογενές μόρφωμα, αμετάβλητο στην πίεση, με ασαφή όρια και έντονη ακουστική σκίαση. Συχνή είναι η παρουσία κυκλοτερούς υπερηχογενούς ζώνης πέριξ του όγκου και η αυξημένη αγγείωση, η οποία οφείλεται στα νεόπλαστα αγγεία. Τα ανωτέρω ευρήματα είναι ύποπτα για κακοήθεια χωρίς όμως να είναι παθογνωμονικά, ενώ η τελική διάγνωση γίνεται πάντοτε με τη βιοψία.
Στη μαγνητική τομογραφία έπειτα από χορήγηση παραμαγνητικής ουσίας τόσο το in situ καρκίνωμα όσο και ο διηθητικός καρκίνος εμφανίζουν ταχύτατη ανομοιογενή ενίσχυση, η οποία εμφανίζεται εντονότερη στα πρώτα 1 έως 3 λεπτά, ενώ στο 50-70% των νεοπλασιών εμφανίζουν μείωση της ενίσχυσής τους μετά πάροδο 5 λεπτών.
Γυναίκες με διαγνωσμένο καρκίνωμα μαστού έχουν μεγαλύτερη πιθανότητα εμφάνισης 2ου πρωτοπαθούς όγκου στον ίδιο αλλά και στον άλλο μαστό –ιδίως με λοβιακό καρκίνωμα–, γι’ αυτό και θα πρέπει να παρακολουθούνται στενά για όλη τους τη ζωή.